认识“癌中之王”——胰腺癌
你知道吗?在我们身体的深处,潜伏着一位“隐形杀手”——它起病隐匿,进展迅猛,治愈困难,却又常常被忽略,它就是胰腺癌。作为消化系统肿瘤中恶性程度极高的一种,胰腺癌不仅发病隐匿,治疗也充满挑战。那么,什么是胰腺癌?我们又该如何识破它的伪装?今天,就让我们一起揭开这位“隐匿杀手”的真面目。
一、胰腺位于人体的上腹部,是一个长条形的腺体。胰腺藏于腹腔深处,被胃、十二指肠、腹腔内的血管和神经结构紧密包裹。胰腺就像是闷头干事的田螺姑娘,在人体中充当食物消化和调节血糖的角色:
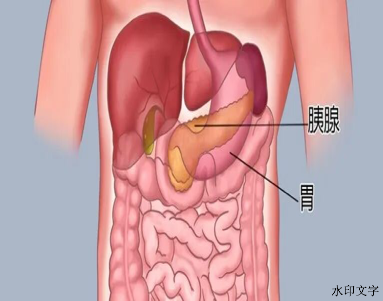
1. 消化食物:胰腺通过胰管分泌胰液,内含有多种消化酶。包括胰蛋白酶、胰脂肪酶、胰淀粉酶等,它们在小肠中发挥作用,帮助分解食物中的蛋白质、脂肪和碳水化合物,使其变为小分子物质,便于人体吸收。
2. 调节血糖:胰腺还可以分泌胰岛素和胰高血糖素,两种激素作用相反。胰岛素分泌增加,可促进细胞摄取葡萄糖,使血糖降低。胰高血糖素能够促进肝脏中的糖原分解为葡萄糖,释放到血液中,从而升高血糖。胰腺通过精细地调整两种激素的分泌量,维持人体的血糖稳定。
二、警惕身体的“警报信号”
早期胰腺癌通常没有特异性症状,如上腹隐痛、消化不良需引起重视,出现以下持续存在或进行性加重的症状时,必须高度警惕,及时就医。
腹痛或背痛:最常见症状之一,常表现为中上腹深处持续性、逐渐加重的钝痛或钻痛,并可能放射到背部。
黄疸:皮肤、巩膜(眼白)变黄,小便颜色加深呈浓茶色,大便颜色变浅如陶土色。这是肿瘤压迫胆总管所致,是胰头癌的典型症状。
不明原因的消瘦和乏力:在短时间内体重显著下降。
消化系统症状:食欲不振、恶心呕吐、腹泻(尤其是脂肪泻)。

三、引起胰腺癌的原因?
下列因素可能会增加胰腺癌的发病率:
1.糖尿病和(或)新发空腹血糖升高:长期慢性糖尿病病史增加发病风险;空腹血糖每升高0.56mmol/l,胰腺癌发病率增加14%。
2.慢性胰腺炎:致胰腺癌的发病风险比正常人群显著增加。
3.吸烟、酗酒、肥胖(BMI>30)、甘油三酯升高、大量接触致癌化学物质和重金属。
4.胰腺癌的发病与年龄呈正相关,50岁以上的发病率呈升高趋势。
5.另外,可能与一些遗传疾病相关,如Peutz-Jeghers 综合征(黑斑息肉综合征)、林奇综合征、FAMMM 综合征(家族性恶性黑色素瘤综合征)、遗传性乳腺癌和卵巢癌综合征、家族性腺瘤性息肉病(FAP)、家族性胰腺癌。

四、我们该如何应对?
1.预防胜于治疗:戒烟限酒,避免二手烟:这是最重要且可干预的风险因素。
2.健康饮食:避免暴饮暴食、高糖饮料和高脂油腻食物,控制红肉、加工肉类和其他含有亚硝胺食物的摄入。增加富含维生素的新鲜蔬果。坚持运动,控制体重:避免肥胖。生活有规律,少熬夜,规律作息,每天确保睡眠充足。
3.管理慢性病:积极治疗糖尿病和慢性胰腺炎。加强对化工行业暴露人员的保护,尽量不接触杀虫剂及除草剂,必要时采取防护措施。
4.早期筛查与诊断:对于高危人群,建议在医生指导下进行定期筛查,主要手段包括:血液肿瘤标志物检查。影像学检查:增强CT是目前诊断和分期最主要的手段;磁共振胰胆管成像(MRCP)和内镜超声(EUS)能提供更精细的影像,必要时可行EUS引导下穿刺活检以明确病理诊断。
需要注意的是,即使没有高危因素,也有偶发胰腺肿瘤的风险。建议40岁以上的人群每年进行一次全面体检,定期体检是早期发现胰腺癌及其他肿瘤的重要手段。(审核:心胸肿瘤外科 李昕钰)


用户登录