骨质疏松:不可忽视的骨骼“隐形杀手”
在我们的生活中,有一种疾病如同“隐形杀手”,悄无声息地侵蚀着我们的骨骼健康,它就是骨质疏松。很多人认为骨质疏松只是老年人的问题,与自己无关,或者觉得骨头疼、变脆是年纪大了的正常现象,但事实远非如此。
 骨质疏松是一种以骨量低下、骨微结构破坏为特征的全身性骨病,会导致骨脆性增加,患者极易发生骨折。据相关统计,全球约有2亿人受到骨质疏松的影响,其发病率在各类常见病、多发病中已位居第七。在我国,随着人口老龄化进程的不断加快,骨质疏松症的患病人数也在持续上升。而且,骨质疏松正呈现年轻化趋势,30多岁的患者已不罕见。
骨质疏松是一种以骨量低下、骨微结构破坏为特征的全身性骨病,会导致骨脆性增加,患者极易发生骨折。据相关统计,全球约有2亿人受到骨质疏松的影响,其发病率在各类常见病、多发病中已位居第七。在我国,随着人口老龄化进程的不断加快,骨质疏松症的患病人数也在持续上升。而且,骨质疏松正呈现年轻化趋势,30多岁的患者已不罕见。
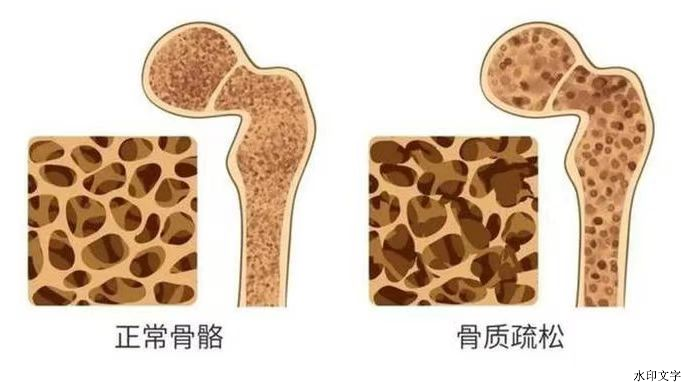
骨质疏松带来的危害是多方面的。患者常常会出现腰背疼痛的症状,这种疼痛会沿着脊柱向两侧扩散,在直立、后伸或长时间站立、久坐时疼痛加剧,夜间和清晨醒来时也会加重。更为严重的是,骨质疏松会大幅提升骨折风险。一些看似轻微的外力,比如日常的咳嗽、打喷嚏,或者一次普通的摔倒,都有可能引发骨折,常见的骨折部位包括椎体、髋部、腕部等。其中,髋部骨折尤其危险,常被称为“人生最后一次骨折”。 很多老年人在发生髋部骨折后,由于需要长期卧床修养,极易引发肺部感染、深静脉血栓等一系列并发症,不仅严重影响生活质量,甚至可能危及生命。
很多老年人在发生髋部骨折后,由于需要长期卧床修养,极易引发肺部感染、深静脉血栓等一系列并发症,不仅严重影响生活质量,甚至可能危及生命。

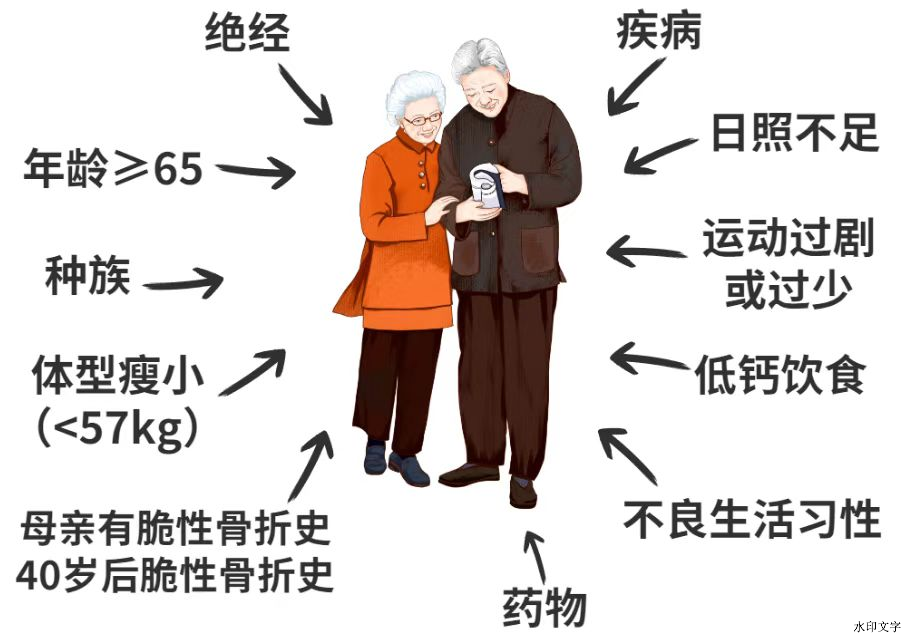
那么,骨质疏松是如何形成的呢?年龄因素是一个重要原因。随着年龄的不断增长,人体的骨量会逐渐流失。通常情况下,女性在35岁左右、男性在40岁左右,骨量就开始进入缓慢丢失阶段。特别是女性在绝经后,体内雌激素水平会急剧下降,这会导致骨量丢失的速度明显加快,进而使得骨质疏松的发病风险显著提高。不良的生活方式也是导致骨质疏松的重要因素。长期吸烟、过量饮酒、缺乏运动、日照不足以及饮食中钙摄入不足等,都与骨质疏松的发生有着紧密联系。例如,长期缺乏运动,会使骨骼得不到足够的刺激,从而难以维持骨量;而日照不足会影响维生素D的合成,维生素D对于钙的吸收起着关键作用,一旦其合成受影响,钙的吸收就会受到阻碍。此外,一些慢性疾病,如甲状旁腺功能亢进、类风湿关节炎、糖尿病等,会干扰骨骼的正常代谢过程,从而增加骨质疏松的发病几率。长期使用某些药物,如糖皮质激素、抗癫痫药等,也可能导致骨量丢失,进而引发骨质疏松。

面对骨质疏松这个“隐形杀手”,我们并非毫无办法。预防骨质疏松,要从日常生活的点滴做起。
适宜的身体锻炼:包括散步、慢跑、打太极拳、爬楼梯、跳舞和打网球等。已患骨质疏松症的老年人,建议在临床医生的指导下进行锻炼。

补充充足的钙:绝经后妇女和老年人每日钙摄入推荐量为1000mg。含钙高的食物有奶制品、鱼类、虾蟹、豆类、坚果类等。

多晒太阳:建议在上午11点到下午3点之间,尽可能多地暴露于阳光下,每次15~30分钟(取决于日照时间、纬度、季节等因素),每周2次,以促进体内维生素D的合成,但需注意避免强烈阳光照射,以防灼伤皮肤。
补充维生素:骨的代谢与多种维生素相关,尤其是维生素D与维生素K。维生素D主要靠日照产生,也存在于鱼、肝、蛋黄、奶制品等食物中;维生素 K在绿叶蔬菜尤其是深色的蔬菜中含量最高。
合理烹饪:含草酸较多的蔬菜(如菠菜等)应避免与牛奶、豆制品一起食用,可采用水焯的方式去除部分草酸。牛奶加热时温度不要过高,不要搅拌,避免磷酸钙沉淀造成钙的损失。
避免不健康的生活方式:避免摄入过量食盐,避免饮用过多咖啡及碳酸饮料;避免吸烟、酗酒等不良的生活方式。
特殊人群需定期检测骨密度:某些内科疾病和药物会影响骨代谢,如患有甲状腺功能亢进、糖尿病、肾功能不全等疾病或服用影响骨代谢药物(地塞米松、甲强龙等)的患者,需定期至医院检测骨密度。
患有骨质疏松症的老年人应如何预防骨折?
防止摔倒是预防骨折的最有效措施,日常生活中,应注意以下几点:
1.保持家居环境整洁,避免在地面堆放杂物,地板上不要有暴露的电源线。
2. 浴缸、淋浴墙、马桶旁安装扶手。
3.良好的照明,保证光线充足。
4.地板不能太滑,最好也不要使用有毛绒的地毯。
5.腿脚不利索、行动能力差的老年人需注意,如果无法避免摔倒,尽量用手撑地,避免臀部先着地,可以使用臀垫来保护自己。
骨质疏松虽然是一种常见且危害较大的疾病,但只要我们对其有正确的认识,在日常生活中积极做好预防措施,并且在患病后进行规范治疗,就能够有效控制和延缓病情的发展。让我们从现在开始,高度关注骨骼健康,远离骨质疏松的威胁,尽情享受健康美好的生活。


用户登录